痛みの原因となる可能性があるものと、将来的に悪性化や悪化が懸念されるもの。
- 子宮内膜症
- 卵巣嚢腫
- 左右とも・チョコレート嚢腫
- 現在までは良性で経過
- 部分切除のために過去2回開腹手術の経験あり
- 現在、左右ともに5~6cm?
- 左右の卵巣が背中側に回って癒着している可能性
- 卵管が腫れている
- 子宮筋腫
- 子宮内膜症および2度の手術による臓器の癒着
優先度
- 月経痛として我慢できる範囲の痛みに抑え、QOLを向上させる
- 将来的な悪化をできるだけ予防するために必要な対処を行う
日本で受けられる医療
外科療法
腹腔鏡下手術
ブルーベリー・スポットの焼灼、癒着の剥離、卵巣嚢腫の摘出や固定のほか疼痛に対して仙骨子宮靭帯切断術などを施行する手術。
卵巣チョコレート嚢胞アルコール固定術
嚢胞内容を吸引後生理食塩水で洗浄し、100%エタノールを注入して固定する。これを繰り返す手術。
卵巣チョコレート嚢胞摘出術
開腹し、チョコレート嚢胞の部分だけ切除する。
癒着剥離術
一度できてしまった癒着は薬で剥がすことができない。症状によっては手術により癒着を剥がす必要がある。
不妊症の原因で最も多いとされる卵管や卵巣の周りにできた癒着を剥離すると、妊娠する可能性が高まる。この癒着を剥離する手術は腹腔鏡を使っても可能だが、癒着が強い場合は開腹手術を行うこともある。
また、剥離した組織が再び癒着することがないよう、癒着防止材を使うなどの対策を行う。再癒着は症状の改善や日常生活を左右する重要な原因にもなりうる。
根治手術
異所性子宮内膜を切除するとともに、子宮全摘出術と付属器切除術を施行する手術。治療の対象は40歳以上で挙児希望がない重症例に限られる。
日本では約50%の婦人科で40歳以降、約25%の婦人科で35歳
薬物療法
プロスタグランジン合成阻害剤
子宮内膜症の疼痛は局所的なプロスタグランジン濃度の変化が考えられているため。長期の低エストロゲン療法を避けたい就学中の学生や不妊患者が主な対象。
ゲスターゲン療法
エストロゲン+プロゲステロン剤を投与する偽妊娠療法。いわゆるピルが用いられる。但し保健適応を受けた製剤は一種類(ルナベル配合錠:販売-日本新薬)だけで、それ以外の製剤は自由診療(全額自己負担)となる。
低エストロゲン療法
ダナゾール療法とGnRH療法の2種類ある。低エストロゲン状態により骨量の低下が起こり、骨粗鬆症の危険があるので注意が必要。
- ダナゾール療法
ダナゾールはテストステロン誘導体であるためアンドロゲン作用を持ち、抗エストロゲン作用と免疫系双方に作用して病変を退縮させる。 - GnRHアナログ療法
下垂体のGnRHに対する感受性を低下させ、ゴナドトロピンの産生、分泌を抑制することでエストロゲンの分泌を低下させる。
癒着に関する情報
癒着の原因
体には傷を治そうとする生理的な作用があります。このことを「創傷治癒」と呼びます。癒着も創傷治癒の一部であり、手術をしても傷が治るのは、傷口が「癒着」するためです。
しかし、治っていく過程で本当はくっついて欲しくない組織同士がくっつくことがあり、一般にはこれを「癒着」と呼んでいます。
ほとんどの人は、癒着を起こしても具体的な症状として現れず、治療を必要としないのですが、一方で、痛みなどの症状を伴い、早急な治療を必要とする人もいます。
例えば、子宮筋腫核出術(しきゅうきんしゅかくしゅつじゅつ)の場合、子宮にできた良性のコブ(筋腫)を切除します。すなわち、子宮を切開して筋腫核をくりぬいたのち縫合しますが、その子宮の縫合部分(腹膜部分)が、その周りの膀胱や卵巣・卵管、小腸などの臓器や組織にくっついてしまうことがあります。これを「術後癒着」と呼び、不妊症や、腹痛、腸閉塞の原因となることがあります。
お腹をあける手術では、90%以上の確率で癒着ができるといわれています。癒着というと悪者のように受け取られますが、そもそも癒着ができるからこそ手術の傷が治るのです。
癒着を起こさせないために
現在のところ、手術において完全に癒着をなくすことは困難ですが、最近は、癒着防止材と呼ばれる半透明のフィルム状のシートが使用されるようになりました。例えば、帝王切開や子宮筋腫などの手術を受けたあと、手術した子宮の傷口やお腹の傷口の周囲をフィルム状のシートでカバーして、周囲の組織や臓器とくっつくのを防ぐことにより癒着を防止します。
産婦人科では、病気の症状に合わせて薬で治療したり手術を必要とすることがあります。代表的なのは卵巣癌、子宮頸癌、子宮体癌があります。そのほかにも子宮筋腫、子宮内膜症、卵巣嚢腫(らんそうのうしゅ)などがあります。また、病気の手術ではありませんが、帝王切開による出産もあります。いずれの手術においても癒着を防ぐための処置が行われています。
癒着剥離術
一度できてしまった癒着は薬ではがすことはできません。症状によっては手術により癒着をはがす必要があります。
不妊症の原因で最も多いとされる卵管や卵巣の周りにできた癒着を剥離すると、妊娠する可能性が高くなります。この癒着を剥離する手術は腹腔鏡(ふくくうきょう)を使っても可能です。しかし、癒着が強い場合は開腹手術を行うこともあります。
また、せっかく剥離した組織が再び癒着することがないよう、癒着防止材を使うなど対策を行います。再癒着は症状の改善や日常生活を左右する重要な原因にもなります。
腹腔鏡下手術と癒着
最近、手術も体に負担をかけない術式や傷口が目立たない術式を積極的に導入する医療機関が増えてきました。腹腔鏡下手術もその一つです。
特に子宮筋腫(きんしゅ)、子宮内膜症などといった良性疾患の手術の多くが腹腔鏡下手術の対象になると考えられ、今後さらに普及する手術です。
腹腔鏡下手術とは、お腹を切開して開けた小さな穴(5mm~1cm程度)に医療用のカメラと専用の特殊器具を挿入し、モニターで観察しながら行う手術です。そのため、開腹手術と違って、手術に伴う体の負担も少なく、術後の痛みも軽減されるため、回復が早いというメリットがあります。
一方、腹腔鏡下手術にはデメリットもあります。開腹手術の場合は、直接目で患部を見て、患部に触れて手術を進めることができる一方、腹腔鏡下手術の場合は、モニターを頼りに開腹手術と同じように臓器や組織を切除したり、摘出したりするため、手術をする医師の経験と技術が重要になります。 一度、腹腔鏡下手術でお腹の中の状況を見た際に、症状が良くない場合や癒着が強い場合などは開腹手術に移行するケースもあります。
また、腹腔鏡下手術は開腹手術よりも癒着が少ないとされていますが、お腹の中で行う手術操作は変わらないので、全く癒着が起こらないわけではありません。そのため、腹腔鏡下手術であっても癒着を防ぐための対策は大切になります。
癒着防止材
産婦人科の先生は、癒着を防ぐために、お腹の中を十分に洗浄したり、吸収性の縫合糸で確実に縫ったり、お腹を閉じる時に腹膜面をあわせるように縫合するなど十分注意して手術を行っています。
そのほか、癒着防止材を傷ついた組織(臓器)または、周辺組織に置いてバリアを作ります。このフィルム状のシートは、体に安全な材料でできており、水分を吸収してゲル状になって約1週間ほど貼付部位に留まり、やがて体外に排泄されます。
卵巣摘出に関する情報
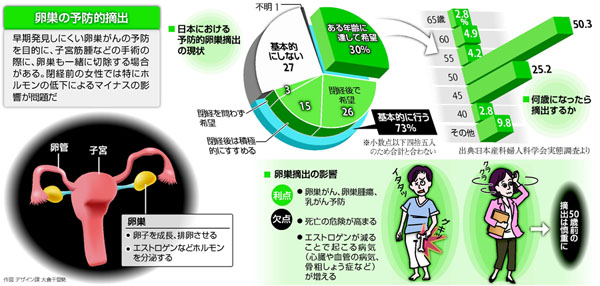
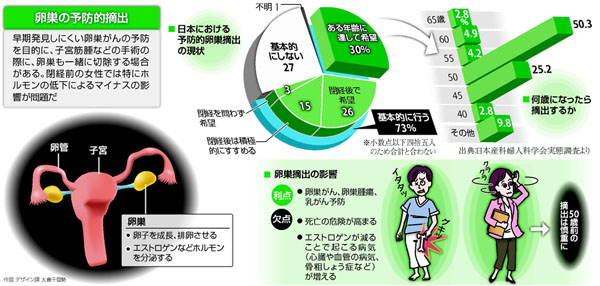
卵巣摘出の悪影響に関する報告
引用元: 卵巣摘出はガン予防の利益よりも健康への悪影響の方が大きいとする研究 閉経前女性は慎重に : 前から後ろから!
[医療解説] 卵巣摘出… がん予防目的 閉経前慎重に
2011年7月28日 読売新聞子宮筋腫などの手術の際、がん予防の目的で卵巣の摘出が行われていることについて、閉経前の女性では更年期障害や骨粗しょう症などのマイナス面が大きいとして、見直す動きが出ている。(中島久美子)
卵巣は子宮の左右にあり、エストロゲンなどのホルモンを分泌する。卵巣がんの早期発見は難しいことから、閉経後や、妊娠出産を終えた閉経間近の女性では、他の病気の手術時に一緒に摘出することがある。
ところが、卵巣摘出はがん予防の利益よりも健康への悪影響の方が大きいとする研究が、米国で2005年ごろから相次いで発表された。
米国人女性約3万人に対する24年間の調査では、両方の卵巣を摘出すると、卵巣がんによる死亡の危険性は0・06倍になった。エストロゲンが発症に影響する乳がんは、死亡の明らかな低下はみられなかったが発症は減った。
しかし、卵巣を摘出した人は心筋梗塞や脳卒中が増え、がんを含めた全体の死亡の危険性は1・12倍高くなった。血管の老化や悪玉コレステロールの上昇を防ぐエストロゲンの働きが低下したためとみられる。年齢が若いほど影響が大きかった。
米国産婦人科学会は、「卵巣がん・乳がんの遺伝的リスクがない更年期以前の女性には、正常な卵巣をなるべく保存するよう強く薦める」などの見解を出した。
米国での動きを受け、日本産科婦人科学会の小委員会(小委員長・倉智博久山形大教授)は10年、全国の専門医療機関(743施設)に、がん予防目的での卵巣摘出についてアンケート調査を行い、483施設(65%)から回答を得た。
「基本的に行う」との回答が351施設(73%)あり、条件として「ある年齢に達し本人が希望した場合」(30%)が最も多かった。年齢も「50歳」(50%)、「45歳」(25%)と施設によって異なった。
子宮がんや筋腫などの手術を受けた患者約4000人にもアンケートを行った。卵巣を両方とも摘出した人と、少なくとも片方温存した人を比較した。
45歳以下で卵巣を両方摘出した女性は、温存した女性と比べ、調査した五つの病気(更年期障害、高脂血症、骨粗しょう症、高血圧、糖尿病)すべてが増えていた。46~50歳で卵巣を摘出した場合も、更年期障害、骨粗しょう症、糖尿病が、明らかな差はないものの増える傾向にあった。
この結果から同委員会は11年6月、「50歳以下での摘出は慎重に判断するべきだ」との報告をまとめた。倉智さんは、「閉経後も卵巣はいくつかのホルモンを分泌している。50歳を過ぎても、卵巣摘出が健康にどのような影響があるか十分説明を受けた上で、判断してほしい」と説明する。
卵巣を摘出した場合は、何に気をつければ良いのか。東京歯科大市川総合病院産婦人科教授の高松潔さんは、「薬でエストロゲンを補う方法もあり、まずは定期的に検査を受けて、骨や血管の状態を確かめることが重要」としている。
(春之介のコメント)
卵巣を全摘した場合の問題点であり、女性にとっては重要な決断を迫られること。要らないならば切り取るという荒っぽい方法は、治療法としては変更を迫られる。
臓器がどのような影響を全身に与えているのかは不明な部分があるだろう。
〈以下参考引用〉
子宮筋腫 月経量多く貧血 薬効かなければ摘出も
2011年9月20日 中日新聞 紙上診察室Q 月経量多く貧血
生理の出血量が多く、貧血に。子宮筋腫の診断を受けていますが、手術が必要ですか。 (女性・44歳)
A 薬効かなければ摘出も
子宮筋腫は30歳以上の女性の20?30%にみられる良性腫瘍で、発生部位により粘膜下(子宮の内側)、筋層内、漿膜下(しょうまくか)(子宮の外側)に分類されます。
代表的な症状は、月経量が多い▽月経痛が強い▽腫瘤(しゅりゅう)による圧迫?などで、部位により異なります。約半数は無症状で、経過観察をすることが多いですが、子宮内腔(ないくう)への圧迫が強いと月経量が多くなり、貧血がひどい場合には治療が必要です。
薬物療法では、まず貧血を改善し、止血剤、漢方薬などで月経量の減少を図ります。また、偽閉経療法と呼ばれ、GnRHアゴニストというホルモン剤で月経を止めて筋腫を縮小させる方法もあります。この療法は骨量の減少といった副作用があるために短期間しかできず、治療の中止により筋腫は数カ月で元の大きさに戻ってしまいます。
ご相談の女性は44歳ですので、閉経までにまだ長い期間がありますから、偽閉経療法を繰り返し行うのは副作用の問題から望ましくありません。
薬物療法で改善がみられなければ、最終的に手術を選択します。通常、子宮全摘術が多いですが、粘膜下筋腫では子宮鏡を用いて筋腫を摘出する方法があります。筋腫の大きさや部位によっては、開腹手術よりも傷が小さく、体に負担の少ない腹腔(ふっこう)鏡手術が可能な場合もありますので、主治医とご相談ください。
(名古屋市立東部医療センター産婦人科部長・村上 勇氏)〈以下追加引用〉
7時間以上の睡眠で卵巣がんリスク低下- 国立がん研究センター
2011年11月07日 キャリアブレイン国立がん研究センターはこのほど、「7時間以上の睡眠は、卵巣がんのリスクを下げる可能性がある」との研究結果をまとめた。
国内に住む40-69歳の女性約4万5700人を対象に、1990-94年から2008年まで追跡調査した多目的コホート研究のデータを分析。出産回数やBMI、喫煙や運動習慣などと、卵巣がんの発症リスクとの関連を調べた。平均約16年間の期間中、86人が上皮性卵巣がんを発症した。
分析結果によると、日常の睡眠時間が7時間以上のグループは、6時間未満のグループに比べ、卵巣がんの発症リスクが0.4倍と低かった。また、多くの先行研究で知られている出産歴との関連では、出産回数が1回増えるごとに、リスクは0・75倍に減少する傾向が見られたという。
同センターの研究班は、「睡眠時間との関連はこれまで報告されておらず、今後の検証が必要」とした上で、「普段の睡眠時間が長いことが、卵巣がんのリスクを下げる可能性がある要因として示された」と指摘している。
リンク
- 癒着どっとCOM
- 【銀座レディースクリニック】子宮内膜症について
- 生理痛、子宮内膜症 | 栄養療法~薬だけに頼らない根本治療をめざす、心と身体に優しい治療法。 | オーソモレキュラー.jp
- 薬による子宮内膜症の治療法 [子宮の病気] All About
- 卵巣のう腫の種類と治療法 [婦人病・女性の病気] All About
- 子宮筋腫の手術療法 [子宮の病気] All About
- 子宮内膜症、原因はアレルギー? [子宮の病気] All About
- 子宮と卵巣全摘された方の体調が知りたいです - 女性の病気 - 教えて!goo
- 卵巣摘出はガン予防の利益よりも健康への悪影響の方が大きいとする研究 閉経前女性は慎重に : 前から後ろから!
- 卵巣を取った事のある方、またその近親者のかたへ - 質問・相談ならMSN相談箱
- 卵巣嚢腫 卵巣摘出するかどうか - 病気 - 教えて!goo
- 子宮、卵巣摘出した43歳です。1か月前に骨量を測ったところ同年代の75〜70%で現在ホルモン治療を受けています。 | richbone(リッチボーン)
- 子宮筋腫で卵巣摘出、後悔しています : 心や体の悩み : 発言小町 : 大手小町 : YOMIURI ONLINE(読売新聞)
- 未婚女性が子宮と両側卵巣を摘出するということ -更年期障害 それだけ? -卵巣境界悪性腫瘍にみまわれて
- 子宮全摘出及び両卵巣も摘出した方に質問なんですが。私は来月子宮筋腫や内膜症や... - Yahoo!知恵袋
- 子宮摘出と卵巣摘出 | 女性の病気のQ&A【OKWave】
- 片側卵巣摘出後の後遺症でしょうか? - 婦人科・生理の悩み – アスクドクターズ
- Endometriosis Symptoms, Diagnosis, Surgery, Treatment – MedicineNet
- Endometriosis.org: The Global Forum
- New Study Finds Removing Ovaries During Hysterectomy Increases Risk Of Death, Outweighs Benefits
- What are the treatments for endometriosis?
- Surgical Treatment for Endometriosis


コメント